王洪田 于睿莉 安云芳 刘锋 王天生 杨钦泰 陆美萍 邱前辉 王向东陈建军 孟粹达 谢志海 孙悦奇 孟娟 曾明 许成利 王英 杨玉成张维天 唐隽 杨艳莉 徐睿0 喻国冻 石照辉 魏欣 叶惠平 孙亚男余少卿 张天虹 雍军 杭伟 许元腾0 许昱 谭国林 孙娜 洪海裕 杨贵 李幼瑾 叶菁 左可军0 张立强 王学艳 李华斌 中国鼻病研究协作组
(1.首都医科大学附属北京世纪坛医院变态反应科和变态反应中心 北京 100038;
2.山西医科大学第二医院耳鼻喉科 太原 030001;
3.四川大学华西医院耳鼻咽喉头颈外科 成都 610041;
4.中南大学湘雅三医院耳鼻咽喉头颈外科 长沙 410013;
5.中山大学附属第三医院耳鼻咽喉头颈外科和变态反应(过敏)科 广州 510630;
6.南京医科大学第一附属医院耳鼻喉科 南京 210029;
7.广东省人民医院耳鼻咽喉头颈外科 广州 510080;
8.首都医科大学附属北京同仁医院耳鼻咽喉头颈外科 北京 100730;
9.华中科技大学同济医学院附属协和医院耳鼻喉科 武汉 430022;
10.吉林大学中日联谊医院耳鼻咽喉头颈外科 长春 130033;
11.中南大学湘雅医院耳鼻咽喉头颈外科 长沙 410008;
12.中山大学附属第七医院耳鼻咽喉科 深圳 518107;
13.华中科技大学同济医学院附属同济医院耳鼻咽喉头颈外科 武汉 430030;
14.广西医科大学第二附属医院耳鼻咽喉头颈外科 南宁 530007;
15.郑州大学第一附属医院鼻科 郑州 450052;
16.重庆医科大学附属第一医院耳鼻咽喉头颈外科 重庆 400016;
17.上海交通大学医学院附属第六人民医院耳鼻咽喉头颈外科 上海 200233;
18.佛山市第一人民医院耳鼻咽喉头颈外科 佛山 528000;
19.昆明医科大学第一附属医院耳鼻喉一科 昆明 650032;
20.中山大学附属第一医院耳鼻咽喉科医院耳鼻喉科 广州 510080;
21.贵州医科大学附属医院耳鼻咽喉科 贵阳 550001;
22.深圳市龙岗区耳鼻咽喉医院(深圳市耳鼻咽喉研究所)鼻及颅底外科 深圳 518116;
23. 海南省人民医院/海南医学院附属海南医院耳鼻咽喉头颈外科 海口 570311;
24.贵州省人民医院耳鼻咽喉科 贵阳 550002;
25.哈尔滨医科大学附属第二医院耳鼻咽喉头颈外科 哈尔滨 150001;
26.同济大学附属同济医院耳鼻咽喉头颈外科 上海 200065;
27.哈尔滨医科大学附属第一医院耳鼻咽喉头颈外科 哈尔滨 150001;
28.新疆医科大学第一附属医院耳鼻喉科 乌鲁木齐 830054;
29.天津市环湖医院耳鼻咽喉头颈外科 天津 300350;
30.福建医科大学附属第一医院耳鼻咽喉头颈外科 福州 350004;
31. 武汉大学人民医院耳鼻咽喉头颈外科 武汉 430060;
32. 复旦大学附属华东医院耳鼻喉科 上海 200040;
33.中山大学附属第五医院耳鼻喉科 珠海 519000;
34. 深圳龙岗中心医院耳鼻喉科 深圳 518116;
35. 上海交通大学医学院附属上海儿童医学中心耳鼻喉科 上海 200127;
36.南昌大学第一附属医院耳鼻咽喉头颈外科 南昌 330006;
37.山东大学齐鲁医院耳鼻咽喉科 济南 250012;
38.复旦大学附属眼耳鼻喉科医院耳鼻喉科 上海 200031)
鼻腔激发试验 ( nasal provocation test, NPT) 是将变应原或干冷空气等刺激因子直接作用于鼻腔黏膜以诱发出类似变应性鼻炎(allergic rhinitis,AR)症状或使症状加重的临床试验,又称鼻黏膜激发试验。变应原NPT,又称用变应原进行的鼻腔激发试验(nasal allergen challenge,NAC)或鼻腔变应原激发试验(nasal allergen provocation test,NAPT)[1],是国际公认的诊断 AR或局部AR (local AR,LAR)的“金标准”[2-5],被国内外诊疗指南推荐[1,6]。
AR的诊断标准是典型四大症状(喷嚏、鼻痒、流涕、鼻塞)中至少有2个、皮肤点刺试验(skin prick test,SPT)阳性和(或)血清特异性免疫球蛋白E (specific immunoglobulin E, sIgE)≥0.35 kU/L(1级及以上)、过敏原与病史一致。临床上,当患者病史和临床表现高度怀疑AR,但SPT和血清sIgE检测均为阴性时需要通过行变应原NPT进行诊断(图1)。采用变应原NPT诊断AR或LAR,需要满足AR的常规诊断标准,即变应原鼻腔激发后,不但能够诱发出AR症状或使原有症状加重,而且鼻腔分泌物中能够检测到sIgE。
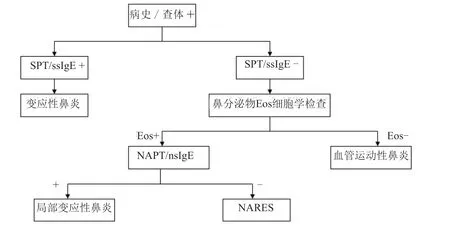
图1 AR、LAR、NAR(non-allergic rhinitis)诊断流程及NPT临床应用 +表示阳性;
-表示阴性。
变应原NPT目前在国内外尚未广泛开展,也未形成统一的变应原使用标准、操作标准和结果判定标准。因此,制订统一或相对统一的标准迫在眉睫。中国鼻病研究协作组(Chinese Rhinopathy Research Cooperation Group,CRRCG)召集国内中青年鼻科和变态反应科专家,基于临床经验和循证医学证据制订了变应原NPT的专家共识,着重就NPT的适应证 和禁忌证、操作步骤、评估方法、结果判定标准以及检查前后注意事项等方面进行讨论并达成共识。
1.1 适应证
1)患者病史和临床表现高度怀疑AR,但SPT和(或)血清sIgE检测均为阴性(可疑非AR)[7-9]可行NPT;
SPT和(或)血清sIgE检测为阳性但无典型AR症状(可疑局部AR或致敏者)可行NPT。
2)需要从多种致敏变应原中寻找主要或关键变应原时可行NPT。
3)患者病史、临床表现与变应原检测试验结果不一致时可行NPT验证。
4)经抗过敏药物治疗或变应原免疫治疗后的疗效判定[10]。
5)职业性吸入性变应原的确定[11]。
6)科研应用,如NPT可用于评估AR患者鼻部症状的严重程度[12]、外周血免疫基因的特征[13]、鼻腔分泌物中的炎症介质[14]、非特异性刺激物(干冷空气、辣椒素、组胺碱)等。
1.2 禁忌证[7-9]
1)急性鼻-鼻窦炎或慢性鼻-鼻窦炎急性发作期,AR、哮喘等变应性疾病发作期或症状加重期。
2)既往有严重过敏反应或过敏性休克史。
3)严重慢性阻塞性肺病或禁用肾上腺素的严重心肺疾病患者。
4)其他严重系统性疾病,如恶性肿瘤、自身免疫性疾病等的发病期或活动期。
5)疫苗接种1周内。
6)女性妊娠期、哺乳期或备孕期。
7)不能合作者,尤其是5岁以下儿童[15]。
8)鼻部手术后2个月内,鼻部畸形、鼻后孔闭锁、严重鼻中隔偏曲、鼻中隔穿孔、干燥性或萎缩性鼻炎、严重鼻出血,严重鼻塞(肥厚性鼻炎、药物性鼻炎等)。
9)各种抗过敏药物使用期间,如鼻用糖皮质激素、鼻用抗组胺药、鼻用减充血剂、鼻用抗胆碱药、鼻用色甘酸钠、口服抗组胺药、口服或注射用糖皮质激素等,可能出现假阴性,因此为相对禁忌证。
针对可疑变应原依次进行NPT,每次选择一种变应原试剂,1滴或0.1 mL(100 μL)。NPT阴性对照液可以是生理盐水;
但如果NPT变应原试剂用变应原溶媒稀释,那么NPT阴性对照液最好用相应的变应原溶媒。需要说明的是,变应原溶媒中含有微量苯酚(质量浓度为0.2%;
生理盐水与苯酚的质量比为9:2),而鼻黏膜遇到苯酚会发生过敏反应,虽然罕见但应注意。
NPT所用变应原试剂的浓度可以与SPT所用点刺液的浓度相同[16-17]。由于变应原粗提液中杂质较多,致敏性较强,出于安全考虑,初始激发浓度可从SPT试剂的十万分之一[18-19]或者千分之一开始[16-17], 并以10倍浓度递增,直至获得阳性结果或变应原浓度达到最高时结束试验。
也可采用脱敏治疗时所用的标准化变应原制剂进行NPT,一般从初始脱敏浓度的万分之一开始,并以 10 倍浓度递增,直至获得阳性结果或变应原浓度达到最高时结束试验。
NPT阳性所用的变应原浓度越低,表明鼻黏膜的反应性越高,对变应原的致敏程度越高;
反之,NPT阳性所用的变应原浓度越高,表明鼻黏膜的反应性越低,对变应原的致敏程度越低。
也可用干冷空气和阿司匹林进行NPT,同样会 出现AR症状或使原有症状加重,但鼻腔分泌物中 应该检测不到sIgE或其变化。本文特指变应原NPT。
NPT的常用方法包括滤纸法、滴鼻法、喷雾法、雾化吸入法、激发舱或激发室法等。滤纸法是将浸有变应原的滤纸置于下鼻甲上方(中鼻道侧)或内侧面的黏膜上。滴鼻法是用注射器、滴管或微量吸液管将变应原滴到下鼻甲黏膜上。喷雾法是将变应原以喷雾的形式喷洒在中鼻甲及下鼻甲黏膜上。雾化吸入法是将定量变应原试剂雾化后,经口鼻面罩吸入鼻腔。激发舱或激发室又称环境暴露舱(environmental exposure chamber,EEC),试验方法是将受试者或动物置于密闭舱内或室内,模拟吸入空气中变应原的最真实情况,是一种最接近于日常变应原暴露情况的方法。但由于EEC设备较昂贵,目前全世界已建立的EEC数量非常有限。
在以上几种方法中,喷雾法简便易行、重复性好,变应原在鼻腔黏膜的分布均匀,目前欧洲已有商业化的喷雾法变应原鼻腔黏膜激发试剂;
但需要选择合适的喷雾装置,并在喷雾后嘱患者浅吸气、憋气,然后呼气,以降低发生变应原沉积于咽喉及气管、支气管的风险。有临床对照研究试验[20]显示,严格按照推荐的变应原剂量进行的NPT不会引起下呼吸道呼出气一氧化氮(FeNO)及第一秒用力呼气量(FEV1)的显著变化,证实了NPT的安全性。
通常情况下,首先将阴性对照液喷洒或置于患者较宽敞侧鼻腔作为对照,观察鼻腔基础反应性(是否存在高反应)。阴性对照液剂量与NPT所用变应原 剂量相同。观察15~30 min,待鼻腔反应消失后再进行NPT。然后选择一种变应原试剂,从最低浓度开始,在较宽敞侧鼻腔进行NPT,观察15~30 min,待鼻部反应消失后以10倍浓度递增,进行第2次NPT[21],以此类推。
也可以在一侧鼻腔进行NPT的同时,另一侧鼻腔用生理盐水作阴性对照[18-19]。用生理盐水作阴性对照的目的是确定鼻腔基础反应性(是否存在高反应)。与对照侧鼻腔的反应相比,NPT侧鼻腔的反应评分增加值或增加百分比可用于评定NPT结果。需要注意的是,因为鼻腔存在三叉神经和副交感神经的反射作用,刺激一侧鼻腔可引起另一侧鼻腔的反应,因此,在一侧鼻腔行NPT应同时评估双侧鼻腔的反应。但是,这种神经反射作用对双侧鼻腔是相同的,因此用NPT侧鼻腔的反应评分与生理盐水对照侧鼻腔的反应评分进行比较,用增加值或增加百分比即可反映NPT的真实情况。在一侧鼻腔进行NPT,另一侧鼻腔作阴性对照,方法科学可行,节约时间;
因此,左右侧鼻腔单独评估症状的方法也是可行的。
当然也可在取得知情同意后用相同变应原试剂对健康志愿者或患者的健康志愿家属进行阴性对照试验或NPT阳性对照试验。
1)在进行NPT前,需完成SPT和(或)血清sIgE检测,以及前鼻镜或鼻内镜检查,以评估鼻黏膜的基础状况,排除可能影响检查的鼻部疾病,如明显的鼻窦炎、严重鼻塞、鼻中隔穿孔等。
2)检查室内温度保持在20~22 ℃,湿度保持在40%~60%,患者应在检测环境内适应20~30 min后再开始接受检测。
3)患者应处于症状缓解期或无症状期。变应性疾病发作期会显著增加鼻部的反应性,使得症状加重。因此,对花粉过敏的患者应在非花粉季节进行NPT,常年性AR患者应在无症状或症状轻微时进行NPT,急性鼻-鼻窦炎患者应在症状缓解或消失后2~4周进行NPT。
4)在测试前应停用任何影响鼻黏膜反应性的药物。停用时间分别为:鼻用糖皮质激素2~3 d,鼻用抗组胺药4~5 d,鼻用减充血剂2 d,鼻用抗胆碱药3 d以上,鼻用色苷酸钠1~3 d,口服抗组胺药2~3 d,口服或注射用糖皮质激素2~3周,口服三环类抗抑郁药2~3周,口服非甾体抗炎药1周,口服利血平类、可乐定类降压药3周[22]。如果不能停用上述药物,NTP的观察指标应该是激发后比激发前病情增加的分数(包括症状和体征),观察时间也应延长1~2 h以上[1]。
5)NPT前24~48 h应避免吸烟、饮酒。
6)急性病毒或细菌性呼吸道感染,应在症状消失后4周进行NPT。
7)鼻部手术后应至少间隔8周以上再进行NPT[23]。
变应原NPT是一种让AR重现的方法,有些国家已将其作为临床常规检测项目[1,6]。NPT不但可以激发出AR症状或使原有症状加重,而且在鼻腔分泌物中能够检测到sIgE。NPT后出现AR症状或原有症状加重,即使有鼻阻力增加或鼻气流减少等客观证据,仍不能诊断AR,必须要在鼻腔分泌物中检测到sIgE才能判定为NPT阳性。
NPT结果可分为阳性(+)和阴性(-),也可把阳性细分为弱阳性(+)、中等阳性(++)和强阳性(+++)。因为从最低浓度变应原开始进行NPT,所以随着浓度的递增,NPT结果从弱阳性(+)变为中等阳性(++)或强阳性(+++),更能证明该变应原是AR的病因。临床上可通过主观评估和客观评估判定NPT结果。既往研究中,常用的症状评分量表见表1~4,表5为阳性诊断标准。弱阳性(+)几乎没有病理意义;
主观和客观指标任何一项强阳性(+++)都可判定NPT阳性;
主观和客观指标任何二项中等阳性(++)也可判定NPT阳性。
5.1 鼻腔分泌物中sIgE检测 将小块棉球或压缩的膨胀海绵置入5 mL注射器中,用微量天平称重后放入中鼻道,留置5 min后取出并置入5 mL注射器中称重,以两次质量之差确定为鼻腔分泌物的质量。在注射器中加入生理盐水(0.9%氯化钠)2~3 mL稀释鼻腔分泌物,使用注射器活塞将鼻腔分泌物从棉球或膨胀海绵中挤出到试管中[24](图2)。将稀释的鼻腔分泌物在4 ℃下以1 500×g离心15 min,取上清液,采用酶联免疫吸附测定(ELISA)法或Unicap仪器检测鼻腔分泌物中的sIgE和(或)总IgE,当sIgE≥0.35 kU/L时为阳性。也可通过向每侧鼻腔滴1滴(0.1 μg /mL,双侧鼻腔共2滴)尘螨变应原进行NPT,然后采用流式细胞仪微球阵列法检测鼻腔灌洗液中的炎症介质如白细胞介素-17A(interleukin-17A,IL-17A)的浓度(单位:pg /mL),激发后15 min时 IL-17A 浓度达最高峰,之后随时间延长浓度逐渐下降,24 h 后AR组的IL-17A浓度基本恢复到激发前水平,且与健康对照组比较,差异无统计学意义[14]。
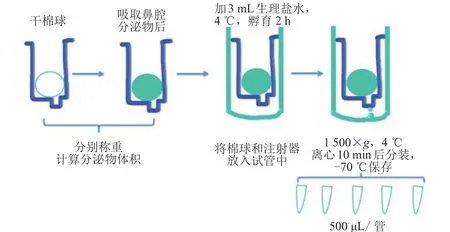
图2 鼻腔分泌物的收集方法
5.2 主观评估
5.2.1 NPT前后症状增加百分比法 激发后比激发前鼻腔总症状加重30%,判定为NPT阳性[14]。该方法简单实用,与客观评估的结果吻合度较高。
5.2.2 视觉模拟量表评分法 视觉模拟量表(visual analogue scale,VAS)评分法是目前国际上最常用的评分方法。长为10 cm尺子,0代表无症状或症状无变化,10代表症状最严重或症状加重最大。激 发后比激发前症状VAS评分增加30%判定为NPT 阳性[25]。
5.2.3 鼻部症状总评分法 鼻部症状总评分(total nasal symptom scores,TNSS)是最常用的传统鼻部症状评分法。常用四分法。
1)对鼻部症状(喷嚏、鼻痒、流涕、鼻塞)进行 评分,0分为无症状,3分为最严重,四大症状的总分为0~12分,平均分(rTNSS)为0~3分。TNSS 增加4分或rTNSS增加1分判定为NPT阳性[26]。详见表1。

表1 TNSS各症状的赋分方法
2)与上述1)的方法基本相同,但评分标准为四大症状的严重程度。0分为无症状;
1分为轻度症状(症状轻微,易于忍受);
2分为中度症状(症状明显,令人厌烦,但可以忍受);
3分为重度症状[症状不能忍受,影响日常生活和(或)睡眠][2]。鼻部四大症状的总评分为0~12分。TNSS增加4分或rTNSS增加1分判定为NPT阳性[1]。
3)鼻外症状评分。参考2)的评分标准,对眼部症状(眼痒、溢泪、眼红等)进行评分,每个症状0~3分,总分0~9分。腭痒、耳痒单项评分均为0~3分,总分0~6分。鼻外症状通常与鼻部症状合并计算,症状加重或评分增加30%判定为NPT阳性。
5.2.4 Linder症状评分法[27]对喷嚏、鼻痒、流涕、鼻塞四大症状进行评分,喷嚏无对应的2分;
不论症状严重程度,鼻痒计1分,腭痒计1分,耳痒计1分,眼部症状计1分。总分0~13分,评分≥5分判定为NPT阳性。详见表2。
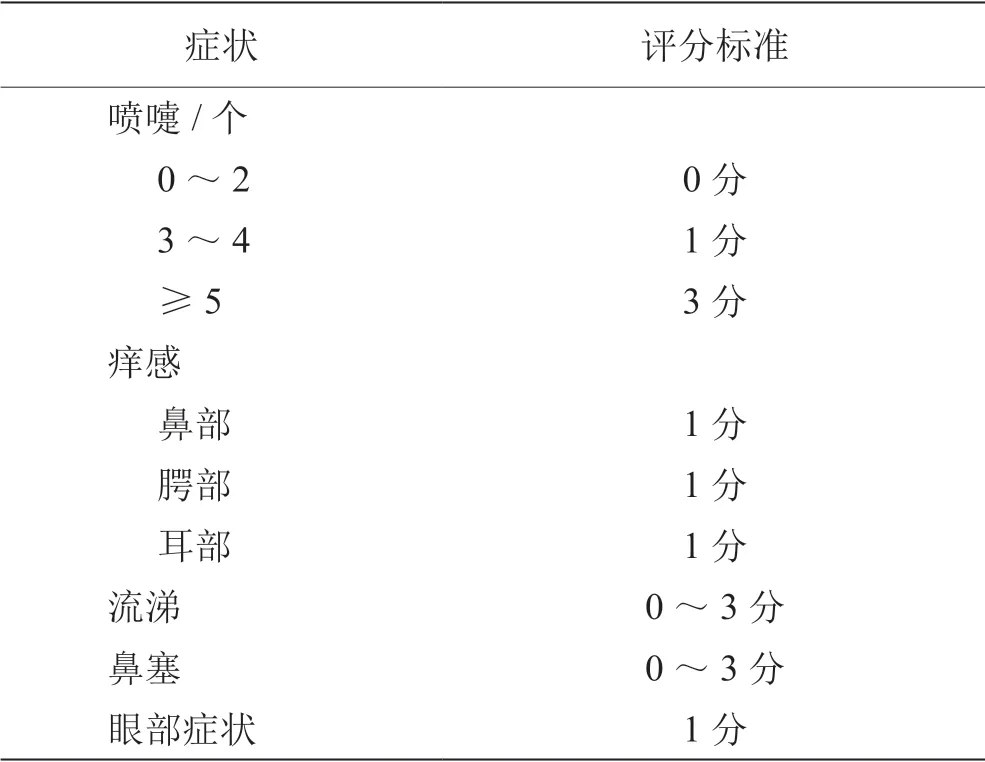
表2 Linder症状评分标准
5.2.5 Lebel症状评分法[28]对喷嚏、鼻痒、流涕、鼻塞四大症状进行评分,喷嚏无对应的2分;
不论症状严重程度,鼻痒计1分,耳痒或腭痒计1分,从前鼻孔流出鼻涕计1分,从后鼻孔流出鼻涕计1分,眼部症状计1分。总分0~11分,评分≥5分判定为NPT阳性。根据Lebel评分判定NPT阳性的敏感度为83.7%,特异度为100%[29]。详见表3。
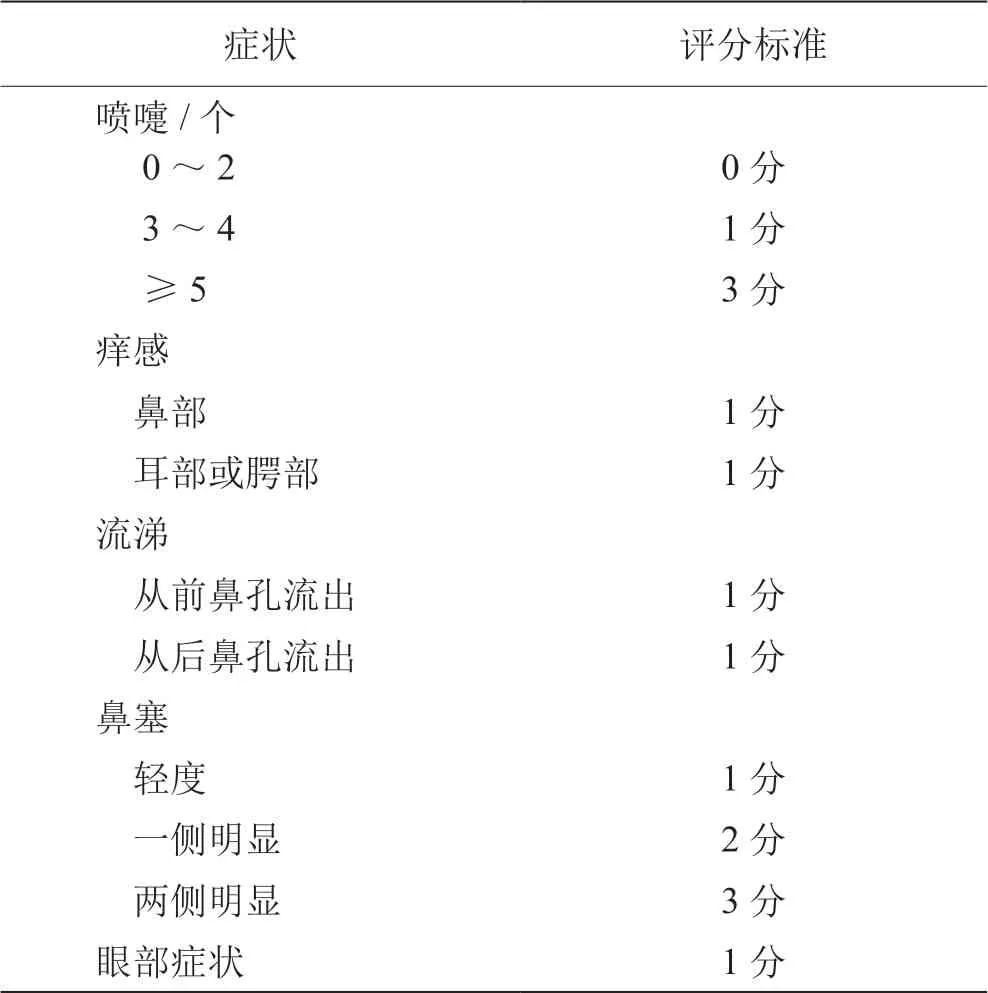
表3 Lebel 症状评分标准
5.2.6 Riechelmann症状评分法[2,7,30]对流涕、喷嚏、鼻外症状用0~2分(三分评分法)进行评分,未对鼻塞、鼻痒进行评分。总分0~6分,评分≥4分判定为NPT阳性。《中国变应性鼻炎诊断和治疗指南(2022年,修订版)》[6]也采用此评分法。详见表4。
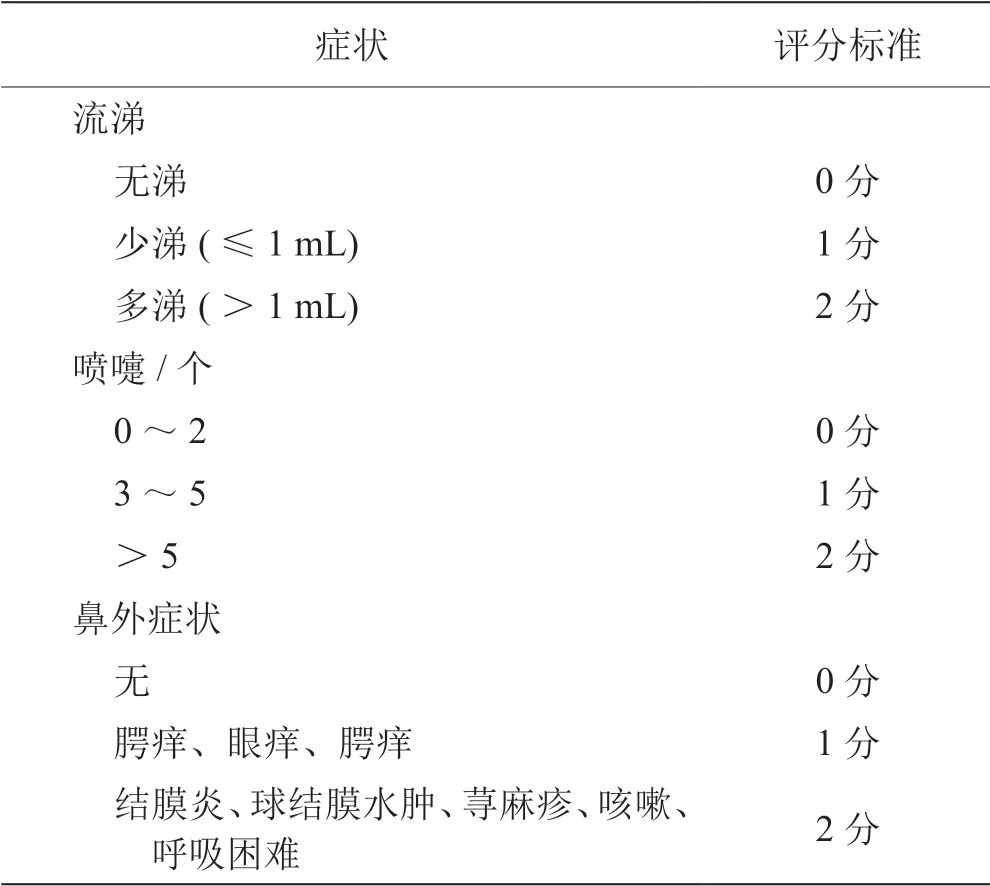
表4 Riechelmann 症状评分法
Linder、Lebel、Riechelmann 3种评分法在德国或欧洲其他国家较常用,但或多或少存在一些不足,均不及传统的TNSS评分法完善、全面。但临床上只要在NPT前后使用同一种方法即可得到可对比的结果。
5.3 客观评估 常用的客观评估参数是鼻腔容积(nasal cavity volume,NCV)、鼻阻力、鼻气流等。
5.3.1 鼻声反射测量法 这是一种利用声反射原理无创测量鼻腔几何形状的技术,操作简单、重复性好,几乎不需要患者的配合,而且不受鼻分泌物和鼻塞的影响,适合儿童患者;
但因受鼻周期影响,不宜用于鼻中隔穿孔患者。在NPT的评估中,前鼻孔向后2~6 cm处的NCV是最重要的参数,下降30%可判定为NPT阳性[25]。鼻阻力、鼻腔最小横截面积(nasal minimal cross-sectional area, NMCA)及最小横截面距前鼻孔的距离(distance of the minimal crosssectional area from the nostril,DCAN)等参数在NPT后也会明显降低[31]。
5.3.2 鼻吸气峰流量测试法[32-33]可以简单、快速、方便测量鼻气流或鼻腔通畅程度,依赖于患者的协作程度和肺功能状况。鼻吸气峰流量(peak nasal inspiratory flow,PNIF)与患者的主观鼻塞感觉具有较好的一致性。
5.3.3 主动经前鼻测压法[34]通过用鼻阻力计测量特定压力(100、150、300 Pa)下的气流量来评估鼻阻力。目前被认为是客观评估鼻腔通畅程度的标准方法,敏感度和特异度都较高,但不适用于鼻中隔偏曲、鼻涕多或严重鼻塞患者。
5.3.4 四相鼻阻力测试[35]是评估鼻腔通畅程度最可靠的方法。用鼻阻力计测试吸气相有效阻力(effective resistance in inspiration,Reffin)、呼 气 相有效阻力(effective resistance in expiration,Reffex) 、 吸气相顶点阻力( vertex resistance in inspiration,Vrin) 和呼气相顶点阻力( vertex resistance in expiration,Vrex)[36]。
客观评估所用仪器并未普及,因此客观评估不是必需。在缺少仪器时,可以单用主观评估方法。
5.4 主观、客观联合评估 存在以下多种组合方式。
1)症状+鼻阻力。①无论总鼻阻力如何,Riechelmann症状评分增加4分即为NPT阳性;
②在鼻压力为150 Pa时,无论有无症状出现或原有症状加重,激发后双侧总鼻阻力比基础值增加60%以上即为NPT阳性;
③在鼻压力为150 Pa时,激发后总鼻阻力增加30%以上且Riechelmann症状评分为3分及以上即为NPT阳性[6,28,30]。
2)症状+PNIF。在鼻压力为150 Pa时,Riechelmann症状评分>3分,PNIF减少>20%,或 Riechelmann症状评分>2分,PNIF减少40%,均为NPT阳性[30]。
3)症状+鼻测量[22]。若Liber症状评分和(或)Lebel症状评分≥3分,NMCA和2~6 cm的NCV减少≥10%,或在鼻压力为150 Pa时鼻阻力增加20%或PNIF减少20%,或PNIF下降15%,说明鼻腔存在非特异高反应性。症状评估推荐VAS评分、TNSS、Linder评 分、Lebel评 分、Riechelmann评分增加30%;
客观评估推荐NMCA和2~6 cm的NCV减少25%,在鼻压力为150 Pa时鼻阻力增加≥100%,PNIF减少≥40%[22]。
4) 2018年欧洲变态反应和临床免疫学会(EAACI)的NPT立场文件[1]推荐使用已有的主观和客观评估方法,如果其中一项为强阳性,或两项同时表现为中等强度阳性,即可判断为NPT阳性,见表5。但该表中VAS评分≥2.3分即为中等强度阳性,≥5.5分为强阳性,不符合增加30%为阳性的传统认识,个中原因仍不得而知。

表5 2018年EAACI建议的NPT阳性标准
5)如果NPT结果为阳性,客观评估可以仅做1次。若需要对多种变应原进行NPT,则建议2次之间至少间隔1周,以避免相互干扰。NPT可以重复1次以确认该变应原的作用。如果NPT结果为阴性,但病史高度怀疑是由此种变应原诱发的临床症状,可在10 min后重复进行NPT并进行客观评估。症状评分仅评估1次,客观评估需连续测量3次,以消除人为误差。
6)如果阴性对照液的NPT结果大于阳性诊断指标(表5)的50%,表明存在鼻腔非特异高反应性,应终止试验,数天后再进行NPT。
完成NPT后,应至少观察2 h,鼻部症状一般可自行缓解;
如不缓解,可用抗过敏药物或增加抗过敏药物剂量,如鼻喷激素、鼻喷抗组胺药、鼻喷减充血剂、鼻喷抗胆碱药、口服抗组胺药等。如果发生全身反应则做相关处理。应告知患者可能会发生迟发性反应,不要惊慌,对症处理即可,必要时急诊。应将迟发性反应告知主治医师并记录在病历中[37]。
引起NPT假阳性最常见的原因是鼻周期[21],其他原因还包括鼻腔黏膜处于非特异性高反应状态、受试者对检查环境不适应、变应原试剂因素(如含有杂质)、剧烈运动后测试、给药方式错误等。
引起NPT假阴性的常见原因有自身因素(如运动、停药时间不足、鼻息肉[38]、检查时鼻塞明显等)、受试者对检查环境不适应、变应原试剂因素(如试剂的非标准化、过期、浓度过低[39]等)以及给药方式错误等。
总之,在常规皮肤变应原测试及血清sIgE测试结果为阴性,但临床症状和体征高度提示AR时,变应原NPT可以作为重要的补充,是诊断AR的重要方法之一。NPT还可用于治疗药物的有效性评估以及疾病病理生理学机制研究。由于变应原试剂、评估方法及诊断标准等仍有待标准化、规范化,且NPT和自然、真实状态下的变应原暴露之间仍存在一定差异,因此NPT的临床应用及标准化仍有待进一步深入研究。
利益冲突声明:所有作者均声明无利益冲突。
猜你喜欢喉头变应原鼻腔变应性鼻炎患者食物变应原分布特点分析浙江医学(2022年7期)2022-05-16鼻腔需要冲洗吗?中老年保健(2021年11期)2021-08-22赣南医学院第一附属医院耳鼻咽喉头颈外科赣南医学院学报(2020年10期)2020-12-08鱼腥草治疗慢性鼻腔炎特别健康(2018年9期)2018-09-26565例过敏性疾病变应原结果分析山西卫生健康职业学院学报(2018年4期)2018-09-18Ⅰ型变态反应疾病中特异性IgE变应原引起的单一致敏和多重致敏的变应原分布特征研究*现代检验医学杂志(2018年4期)2018-08-22浅析流行唱法中喉头位置的选择方式丝路艺术(2018年2期)2018-05-11清洗鼻腔治感冒祝您健康(2018年3期)2018-03-15注射用奥沙利铂致急性喉头痉挛1例的急救护理灾害医学与救援(电子版)(2017年3期)2017-02-06耳鼻咽喉头颈外科感染控制管理及防范措施西南军医(2014年5期)2014-04-25