刘文华
河南西平县人民医院妇产科 西平 463900
剖宫产产后出血(postpartum hemorrhage,PPH)是指剖宫产胎儿娩出后24 h内的出血量≥1 000 mL,亦是我国孕产妇死亡的首要原因,子宫收缩乏力(uterine atony,UA)是剖宫产PPH最常见的原因[1]。在严密监测产妇生命体征、尿量、出血量,以及实验室检查和迅速补充血容量、纠正失血性休克,防止感染等一般处理的基础上,针对UA原因,对经宫缩剂和按压子宫无效的产妇可采用宫腔填塞术、子宫压缩缝合术、子宫动脉上(下)支结扎术、经导管动脉栓塞术,必要时行子宫切除术[2-3]。本研究拟通过病例对照分析,以探讨子宫背带式缝合术应用于剖宫产UA性 PPH的效果。
1.1一般资料回顾性分析本院2020-02—2022-02收治的剖宫产UA性PPH产妇的临床资料。纳入标准:(1)均符合剖宫产指征,均在我科实施剖宫产术。(2)单胎妊娠,均符合UA及PPH的诊断标准和本研究中相关手术指征[1]。排除标准:(1)合并凝血功能障碍、妊娠期高血压疾病、妊娠期糖尿病、恶性肿瘤、传染性疾病,以及心、肝等重要脏器严重病变者。(2)患有精神性疾病,不能配合本研究者。研究共纳入符合上述标准的剖宫产UA性PPH产妇86例,依据止血方案不同分为子宫背带式缝合术组(观察组)和宫腔纱条填塞术组(对照组),每组43例。产妇及其家属均签署知情同意书。
1.2方法常规应用宫缩剂和按压子宫,加速子宫收缩。观察组:托出子宫,充分暴露宫体,清除宫腔中积血。使用1-0带圆针的70 mm可吸收线,从子宫切口右侧端3 cm、切口下缘下3 cm进针,于子宫切口右侧端4 cm、切口上缘上3 cm出针。将缝线绕过宫底至距右侧子宫角3 cm的宫底。同法由右侧后壁垂直进针穿入后束紧缝线,再从左侧壁穿出。垂直绕过宫底压在左侧宫底,并于针线下方3 cm出针。牵拉缝线两端进行加压,确认出血停止后打结,缝闭子宫切口,观察子宫下段切口止血彻底后,缝闭腹部切口。对照组:术者以右手持卵圆钳夹持自制的无菌纱布条(规格:长2 m,宽3 cm。浸泡在0.5%甲硝唑液中拧干)的一端,于宫底处依照由左至右、从上向下的顺序呈“Z”形填塞宫腔,边填塞边用左手将无菌纱布条压实不留空隙。最后将无菌纱布条的另一端从阴道开始自下往上、由左到右的顺序同法填塞宫腔。直至将整个宫腔填满(避免出现空隙),纱布条两端于子宫切口处汇合。观察出血停止后,缝闭子宫切口和腹部切口。术后24 h取出无菌纱布条[4]。
1.3观察指标及效果评价(1)凝血功能:术前、术后2 h抽取产妇5 mL外周静脉血,以3 500 r/min离心15 min,取血清应用全自动血凝仪检测凝血酶原时间(PT)、凝血酶时间(TT)、D-二聚体(D-D)水平。(2)止血总有效率。显效:生命体征稳定,阴道出血量<20 mL/h。有效:生命体征稳定,阴道出血量20~50 mL/h。无效:生命体征不稳定,阴道出血量>50 mL/h。总有效率为显效率与有效率之和。(3)止血指标:术后2 h和24 h的出血量、出血控制时间。(4)并发症:呕吐、乏力、切口感染。
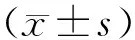
2.1基线资料2组产妇的基线资料差异无统计学意义(P>0.05),见表1。
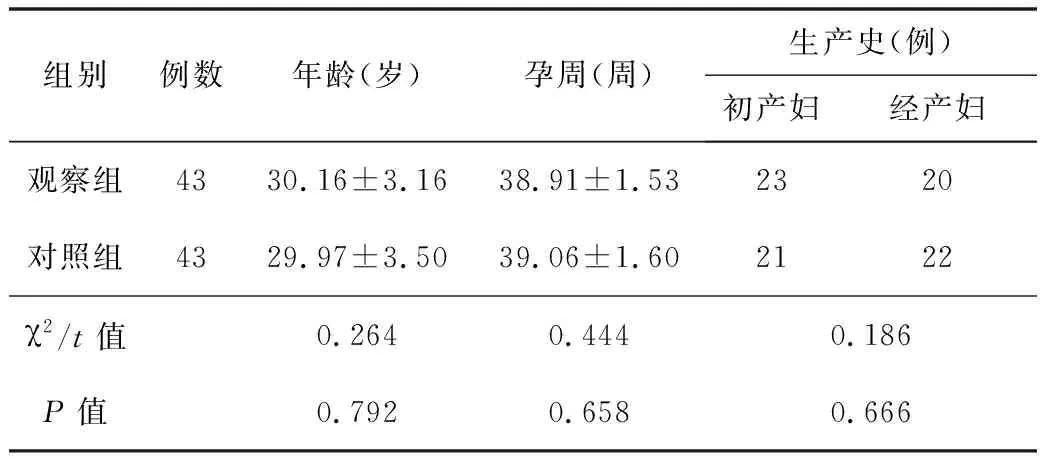
表1 2组产妇的基线资料比较
2.2手术前后凝血功能术前2组产妇的PT、TT、D-D水平差异无统计学意义(P>0.05)。术后2 h时2组产妇的PT、TT、D-D水平均较术前显著改善,其中观察组的改善效果优于对照组,差异均有统计学意义(P<0.05)。见表2。
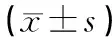
表2 2组产妇手术前后的凝血功能比较
2.3止血效果观察组止血总有效率高于对照组,差异有统计学意义(P<0.05)。见表3。

表3 2组止血效果比较[n(%)]
2.4出血量及出血控制时间观察组产妇术后2 h、24 h的出血量均少于对照组,出血控制时间短于对照组,差异均有统计学意义(P<0.05)。见表4。
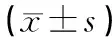
表4 2组产妇的出血量及出血控制时间
2.5并发症发生率观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 2组产妇的并发症发生率比较[n(%)]
引起UA的常见因素有产妇的全身因素、子宫因素,以及产科因素和药物因素,是剖宫产PPH最常见的原因。这些因素均在胎儿娩出后影响子宫肌纤维的收缩和复缩,使胎盘剥离面不能迅速缩小、血窦不能及时关闭,而引发PPH。若持续大量出血,可因失血过多导致失血性休克、多脏器功能衰竭,严重危及产妇的生命安全[5]。因此,在补充血容量、纠正失血性休克和预防感染的同时,针对PPH的原因迅速采取有效的止血措施,对保证产妇的生命安全至关重要[6]。宫腔填塞术和子宫压缩缝合术是治疗UA性PPH最常用的两种手段,其主要优势为操作简单,可快速止血,有利于降低子宫切除率,保留产妇的生育功能[7]。
本研究通过病例对照分析,比较了宫腔纱条填塞术和子宫背带式缝合术应用于剖宫产UA性 PPH的效果。结果显示,术后2 h时子宫背带式缝合术产妇的PT、TT、D-D水平,止血总有效率,术后2 h、24 h的出血量和出血控制时间,以及并发症发生率等指标,均显著优于宫腔纱条填塞术,差异均有统计学意义。充分表明了子宫背带式缝合术治疗剖宫产UA性PPH的安全性和良好效果。其原因在于:(1)胎儿娩出后,宫腔体积变小,子宫背带式缝合术借助缝线形成的捆扎外力关闭小动脉分支,减少血液灌注量,促进血小板聚集,而达到止血效果。(2)可减缓子宫动脉的血液流速,使子宫肌层处在缺血状况,有利于促进子宫收缩和血窦关闭,提高持续性止血效果[8]。(3)于子宫体上形成较多的承力点,在共同作用下分散并均匀表面压力,从而增加止血效果[9]。(4)TT为标准化凝血酶溶液的凝固待测血浆时间,与纤溶活性呈负相关[10]。PT为血浆中含有凝血因子加快外源性凝血酶原转化成凝血酶的时间,和血浆凝血因子含量呈负相关[11]。D-D为纤维蛋白降解产物,其含量与纤溶活性呈负相关,而机体出血时,其内纤溶系统能代偿性激活,提高D-D含量。由于子宫背带式缝合术可对子宫形成较大面积压迫,使血液和局部血小板凝聚,促使凝血过程朝着正向发展,分泌多个凝血因子,故有利于优化凝血功能。(5)宫腔内未放置纱条、球囊等异物,故在发挥止血效果的同时,可降低感染等并发症风险,安全性高,利于产妇术后恢复。
猜你喜欢 背带宫腔出血量 中重度宫腔粘连患者行宫腔粘连切除术后治疗效果与生活质量分析现代临床医学(2022年4期)2022-09-29称重法和升级容积法并用对产后出血量的估算调查安徽医药(2022年4期)2022-04-04超声宫腔水造影对宫腔粘连的评估分析影像研究与医学应用(2022年3期)2022-03-21综合护理对无痛分娩产妇出血量及新生儿评分的影响医学概论(2021年18期)2021-01-21子宫背带式缝合术在剖宫产术大出血中的应用效果中华养生保健(2020年7期)2020-11-16超声宫腔水造影在宫腔病变中的应用评价蚌埠医学院学报(2020年4期)2020-06-02经阴道二维超声、三维超声容积成像及能量多普勒超声在宫腔粘连诊断中的联合应用中国临床医学影像杂志(2019年5期)2019-08-27一款智能自动调节背带压强的书包电子制作(2018年19期)2018-11-14相机背带摄影之友(影像视觉)(2017年10期)2017-11-07应用氨甲环酸对髋关节置换术出血量的影响中国实用医药(2016年23期)2016-12-26